突然死を防ぐには~大切な命を守るために~ 暖流2023春号掲載
心臓に違和感を感じたら、当院循環器にご相談ください。
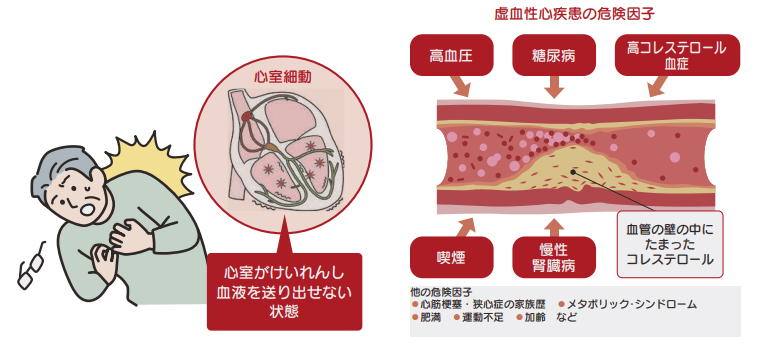
心臓突然死によって年間約6~8万人が亡くなっています
心臓突然死の主な疾患
心臓突然死の多くは虚血性心疾患で、それ以外の心疾患には不整脈、心筋症、大動脈弁狭窄症などがあります。
虚血とは臓器への血液供給が減少し、酸素や栄養が行きわたらない状態をいいます。心臓の栄養血管である「冠状動脈」の動脈硬化による狭窄や閉塞で虚血が起こり、虚血性心疾患といわれます。
その代表的なものは急性冠症候群や急性心筋梗塞で、致死的不整脈や心室細動が起こり突然死につながります。
症状としては、前胸部の痛みや苦悶感、左肩から左上腕にかけての痛み、場合によっては吐き気・嘔吐、歯痛、高齢者では腹痛などがあります。このような症状が続くと全身に冷や汗をかきます
軽い症状から突然の意識消失
突然死は防げる可能性がある
治療が必要な不整脈・心房細動 暖流2019春号掲載
不整脈、高血圧が気になる方は、内科(循環器科)にご相談ください。
心房細動とは
心臓は心房・心室とも安静時に規則的に1分間で70回位拍動しますが、心房細動では心房が1分間に350~600回不規則にイモ虫のように揺れ動いています。
房室結節というところを通って心室に伝わるときにふるいにかけられ、拍動数は少し減りますが、初発の心房細動では100~180 回にもなります。従って患者さんは動悸、胸苦しさを感じるわけです。
原因
一般に心房細動は年をとるほど起こりやすくなります。特に60歳を境にその頻度は高まり、80歳以上では約10人に1人位は心房細動になるといわれています。突然120~180の頻脈になると、心臓が送り出す血液量が減って血圧が下がります。
そのため、脳に行く血液が少なくなって、ふらついたり、ひどい場合は意識を失ったりすることもあります。また、頻脈が続くと心不全を起こし、息切れや呼吸困難、むくみが起こってくることもあります。
合併症 脳梗塞
心房細動では心房は不規則に揺れるように動いているため、左心房内の血流が極端に遅くなり、左心房の左心耳に血栓ができやすくなります。それが何かのはずみにはがれて全身に飛んでいきます。(図2)
飛ぶ場所によっては症状が出ないこともありますが、脳に飛ぶと脳梗塞といって、手足が動かなくなったり、言葉がしゃべれなくなることがあります。これを心原性脳塞栓症ともいいます。血栓が急に脳の動脈をふさぐため症状は突然起こるのが特徴で、広範囲に脳がダメージを 受け、片麻痺などの症状も強くなります。
心房細動の人が1年間に脳梗塞になるのは毎年100人中5人くらいといわれています。脳梗塞発症リスクを評価するのに CHADS2スコアというものがあり、脳梗塞になりやすいうっ血性心不全(1点)、高血圧(1点)、75歳以上の高齢(1点)、糖尿病などがある人(1点)、過去にに1度でもなった人(2点)、点数が高い人ほど脳梗塞を起こしやすいといわれています。(図3)
検査と診断
心房細動の治療としては原因となる病気の治療、抗不整脈薬、根治療法としてのカテーテル アブレーション※があります。
※カテーテルアブレーションとは、カテーテル手術の1つで、不整脈を引き起こす異常な心臓内の局 所にカテーテルを使用して焼灼をおこない、正常 なリズムを取り戻す方法。
通常の治療としては心拍数のコントロール(脈拍を減らすこと)と脳梗塞の予防のため血栓 を出来にくくする薬・抗凝固薬を使います。昔からワルファリンが用いられてきましたが最近はプラザキサ、イグザレルト、エリキュース リクシアナの4種の新しい抗凝固薬(DOAC)が発売されています。
いずれもワルファリンと比べて使いやすい薬ですが値段がワルファリンの10倍と高価なのが唯一の欠点です。抗凝固薬を服用中は出血すると血が止まりに くくなっていますので注意が必要です。手術が 必要な場合も担当医と相談する必要があります。
このように心房細動の治療は確立されていますので早く診断をつけることが重要です。高血圧の人は家庭血圧を測ることが勧められていますが、測定時にいつもより脈拍数が多かったり、ハートマークで示される脈拍が不規則にみえる場合は、担当医に相談してください
心電図をとったり24時間心電図を記録すれば、心房細動の診断に役立ちます。
家庭血圧と24時間血圧の意義 暖流2017春号掲載
高血圧が気になる方は、当院循環器科にご相談ください。
心房細動とは
高血圧の患者さんは、日本では4,000万人以上いるといわれています。血圧が高くても症状はありませんが、血圧が高くなるほど心血管病(脳卒 中、心筋梗塞、心不全、大動脈瘤、大動脈解離、 腎臓病など)にかかりやすくなり、また死亡リスクも高くなるといわれています。
高血圧による死亡者数は年間10万人と推定され ます。そのため高血圧はサイレント・キラーとも 呼ばれており、症状がなくても治療しなくてはいけないのです。
高血圧基準値
高血圧基準値は、血圧を測定する状況で異なり、診察室や健診時の血圧が140/90mmHg 以上、家庭血圧で135/85mmHg 以上、自由行動血圧・24 時間血圧では130/80mmHg 以上となります。 診察室での血圧測定は、カフを心臓の高さに保 ち、安静に座った状態で測定します。
1~2分の間 隔を置いて複数回測定し、安定した値を示した2 回の平均値を血圧値とします。 少なくとも2回以上の異なる時間における血圧が140/90mmHg 以上あれば、高血圧と診断され ます。
家庭血圧
近年、家庭血圧が高血圧の診断、管理に大変有 用と言われ、家庭で血圧を測ることが推奨されています。これは家庭血圧が診察室血圧に比べて心血管病・臓器障害や予後をよりよく反映するといわれているからです。
家庭血圧測定には、上腕カフ血圧計を用いて原 則2回測定し、その平均値をその時の測定値とし ます。測定条件は朝起床後1時間以内、排尿後、 食前、薬を飲む前に椅子に座って1~2分安静にした後に測定します。可能であれば、就寝前にも測定します。
当院でも患者さんに朝夕の家庭血圧を測っていただき、特に朝の血圧を参考にしながら、高血圧 の診療を行っています。
白衣高血圧と仮面高血圧
診察室血圧が 140/90mmHg以上あるのに、家庭血圧は 135/85mmHg未満という人も結構おられます。これを「白衣高血圧」「白衣現象」といいます。また、その逆を仮面高血圧といいます。
図1のように、その意味は全く異なります。仮面高血圧では心筋梗塞、脳梗塞の発症がコントロール良好群の 2.1 倍でコントロール不良群と同 様ですが、白衣高血圧ではさほど悪くないといわれています。
自由行動下血圧・24時間血圧
24時間血圧を外来でも測ることができるように なり、これにより一日の血圧の変動がよくわかります。図2は高血圧を指摘され受診し、診察室血 圧が高かった方の24時間血圧です。昼間の血圧変動が激しく180mmHg くらい上がっていると きもありますが1日平均では126/79mmHg と高 くありません。 この方は白衣高血圧と診断され、降圧薬(血圧を 下げる薬)は不要で食事療法、塩分制限など生活習慣の改善で経過をみています。しかしこの方の場 合でも、これからも家庭血圧を測ることが大切です。
このように24時間血圧を記録すれば白衣高血圧、仮面高血圧の診断、降圧薬治療中のコントロー ル状況などがよくわかります。不要な降圧薬の使 用も避けることが出来、医療費削減にもつながり ます。 また降圧薬を飲んでいる方で失神、めまい、フラフラ感を訴える方がおられます。この場合も24時間血圧を記録してみて、症状のある時に血圧 が下がりすぎていれば降圧薬を減らしたり調整し たりすることができます。これによって症状が改 善すれば患者様にとってこれ以上にいいことはあ りません。
このように24時間血圧測定は非常に 有用な検査法と考えられますので一度は検査を受けてみましょう。
高血圧診療
当院では、血圧が高いとして受診された方にはまず、血液と尿の検査を行い高血圧の原因を調べ ます。次に ABI といって四肢の血圧を同時に測り血圧の左右差をみたり、動脈硬化の程度をみたり します。それから可能なら1日24時間血圧計を着けていただきます。
また朝、夜の家庭血圧を毎日記録していただき、 総合的に高血圧の診断をつけます。そして治療で は、管理栄養士による塩分制限などの食事指導や、 理学療法士による運動指導を受けていただきます。 1か月位様子を見て、血圧が高いままでしたら、 降圧薬を飲んでいただくようにしています。
降圧目標については表2のように、高血圧治療 ガイドライン2014では前回と異なり、後期高齢者 は 140/90mmHg から 150/90mmHg(家庭血圧 では 135/85mmHg から 145/85mmHg)に緩め られています。降圧薬には Ca 拮抗薬、ARB/ACE 阻害薬などいい薬があり、これらから開始しますが、2種類以上の薬を飲んでも降圧目標まで血圧 が下がらない場合は、一般的には降圧利尿薬を一 緒に飲むことが必要となります。降圧利尿薬は身 体の塩分を尿中に出して血圧を下げる働きがあり、 塩分制限と同じ効果があるのです。 しかし、高血圧の治療の基本は食事療法、すなわ ち減塩食であり、また運動、節酒、禁煙など、生活習慣を改善することも大切です。これをきっちりと守れば、降圧薬を減らしたり出来ますし、薬を飲まないで高血圧を克服できるかもしれません。
参考文献:24時間血圧計の使用(ABPM)基準に関するガイドライン(2010年改訂版)、 家庭血圧測定の指針 (2011年第2版 )、高血圧治療ガイドライン2014 表2:降圧目標 (単位:mmHg)